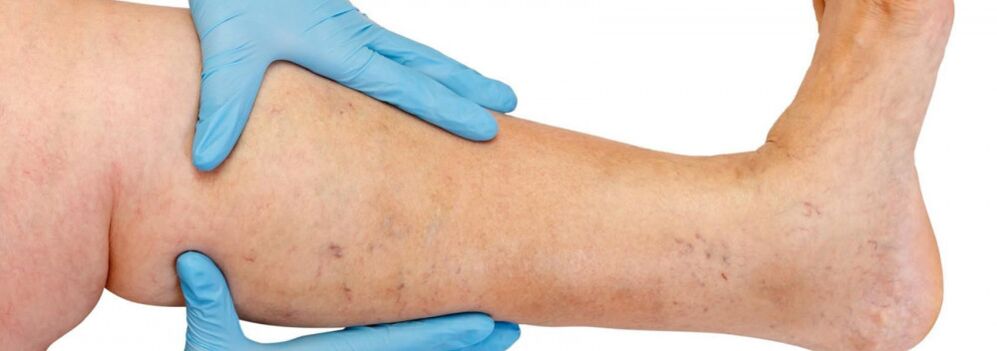
Budowa anatomiczna układu żylnego kończyn dolnych charakteryzuje się dużą zmiennością. Znajomość indywidualnych cech budowy układu żylnego odgrywa dużą rolę w ocenie danych z badania instrumentalnego i wyborze właściwej metody leczenia.
Żyły kończyn dolnych dzielą się na powierzchowne i głębokie. Powierzchowny układ żylny kończyn dolnych zaczyna się od splotów żylnych palców stóp, tworząc sieć żylną grzbietu stopy i skórny łuk grzbietowy stopy. Od niej odchodzą żyły brzeżne przyśrodkowe i boczne, które przechodzą odpowiednio do żyły odpiszczelowej większej i mniejszej. Żyła odpiszczelowa wielka jest najdłuższą żyłą w organizmie, zawiera od 5 do 10 par zastawek, a jej normalna średnica wynosi 3-5 mm. Rozpoczyna się w dolnej jednej trzeciej części nogi przed nadkłykciem przyśrodkowym i unosi się w tkance podskórnej nogi i uda. W okolicy pachwiny żyła odpiszczelowa wielka uchodzi do żyły udowej. Czasami wielka żyła odpiszczelowa na udzie i nodze może być reprezentowana przez dwa lub nawet trzy pnie. Mała żyła odpiszczelowa zaczyna się w dolnej jednej trzeciej części nogi wzdłuż jej bocznej powierzchni. W 25% przypadków uchodzi do żyły podkolanowej w okolicy dołu podkolanowego. W innych przypadkach mała żyła odpiszczelowa może unieść się ponad dół podkolanowy i uchodzić do żyły udowej, dużej żyły odpiszczelowej lub do żyły głębokiej uda.
Żyły głębokie grzbietu stopy zaczynają się od grzbietowych żył śródstopia stopy, które uchodzą do grzbietowego łuku żylnego stopy, skąd krew wpływa do przednich żył piszczelowych. Na poziomie górnej jednej trzeciej nogi żyły piszczelowe przednie i tylne łączą się, tworząc żyłę podkolanową, która znajduje się z boku i nieco z tyłu od tętnicy o tej samej nazwie. W okolicy dołu podkolanowego do żyły podkolanowej uchodzą żyła odpiszczelowa i żyły stawu kolanowego. Żyła głęboka uda zwykle uchodzi do żyły udowej 6-8 cm poniżej fałdu pachwinowego. Nad więzadłem pachwinowym naczynie to wchodzi w żyłę nadbrzusza, żyłę głęboką otaczającą biodro, i przechodzi do żyły biodrowej zewnętrznej, która łączy się z żyłą biodrową wewnętrzną w stawie krzyżowo-biodrowym. Sparowana wspólna żyła biodrowa zaczyna się po zbiegu zewnętrznych i wewnętrznych żył biodrowych. Prawa i lewa żyła biodrowa wspólna łączą się, tworząc żyłę główną dolną. Jest to duże naczynie bez zaworów, o długości 19-20 cm i średnicy 0,2-0,4 cm. Żyła główna dolna ma gałęzie ciemieniowe i trzewne, przez które przepływa krew z kończyn dolnych, dolnej części tułowia, narządów jamy brzusznej i miednicy małej.
Żyły perforujące (komunikujące) łączą żyły głębokie z powierzchownymi. Większość z nich posiada zastawki zlokalizowane nadpowięziowo, dzięki którym krew przepływa z żył powierzchownych do żył głębokich. Istnieją bezpośrednie i pośrednie żyły przeszywające. Bezpośrednie łączą bezpośrednio sieci żył głębokich i powierzchownych, pośrednie łączą się pośrednio, czyli najpierw wpływają do żyły mięśniowej, która następnie wpływa do żyły głębokiej.
Zdecydowana większość żył przeszywających odchodzi od dopływów, a nie od pnia dużej żyły odpiszczelowej. U 90% pacjentów występuje niewydolność żył przeszywających powierzchni przyśrodkowej dolnej jednej trzeciej części nogi. Na podudzie najczęściej obserwuje się niewydolność żył przeszywających Cocketta, łączących tylną gałąź żyły odpiszczelowej wielkiej (żyły Leonarda) z żyłami głębokimi. W środkowej i dolnej części uda znajdują się zwykle 2-4 najtrwalsze żyły przeszywające (Dodda, Guntera), łączące bezpośrednio pień żyły odpiszczelowej dużej z żyłą udową. W przypadku transformacji żylaków małej żyły odpiszczelowej najczęściej obserwuje się niekompetentne żyły łączące środkowej, dolnej jednej trzeciej części nogi oraz w okolicy kostki bocznej.
Przebieg kliniczny choroby
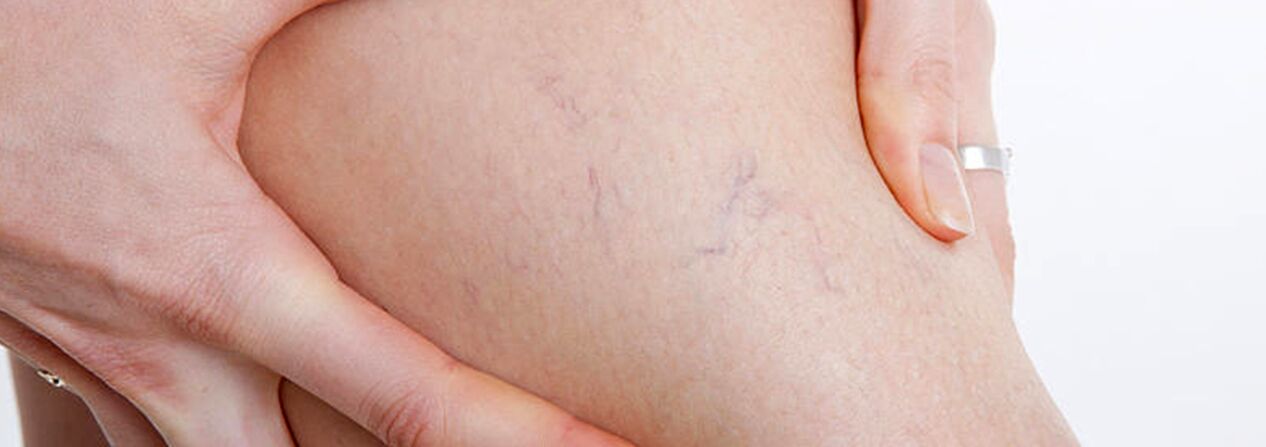
Najczęściej żylaki występują w układzie żyły odpiszczelowej dużej, rzadziej w układzie żyły odpiszczelowej małej i zaczynają się od dopływów pnia żył na nogach. Naturalny przebieg choroby na początkowym etapie jest dość korzystny; przez pierwsze 10 lat i dłużej, poza defektem kosmetycznym, pacjentom może nie przeszkadzać nic. Następnie, jeśli leczenie nie zostanie przeprowadzone na czas, zaczynają pojawiać się skargi na uczucie ciężkości, zmęczenie nóg i ich obrzęk po wysiłku fizycznym (długie chodzenie, stanie) lub po południu, szczególnie w sezonie gorącym. Większość pacjentów skarży się na ból nóg, jednak po szczegółowym przesłuchaniu można stwierdzić, że jest to właśnie uczucie pełności, ciężkości i pełności w nogach. Nawet przy krótkim odpoczynku i podwyższonej pozycji kończyny zmniejsza się nasilenie odczuć. To właśnie te objawy charakteryzują niewydolność żylną na tym etapie choroby. Jeśli mówimy o bólu, należy wykluczyć inne przyczyny (niewydolność tętnicza kończyn dolnych, ostra zakrzepica żylna, ból stawów itp.). Późniejszy postęp choroby, oprócz wzrostu liczby i wielkości poszerzonych żył, prowadzi do wystąpienia zaburzeń troficznych, często na skutek dołączenia niewydolnych żył przeszywających i wystąpienia niewydolności zastawkowej żył głębokich.
W przypadku niewydolności żył przeszywających zaburzenia troficzne ograniczają się do dowolnej powierzchni nogi (bocznej, przyśrodkowej, tylnej). Zaburzenia troficzne w początkowej fazie objawiają się miejscowymi przebarwieniami skóry, następnie następuje pogrubienie (stwardnienie) podskórnej tkanki tłuszczowej, aż do rozwoju cellulitu. Proces ten kończy się utworzeniem ubytku wrzodziejąco-martwiczego, który może osiągnąć średnicę 10 cm lub więcej i sięgać głęboko w powięź. Typowym miejscem występowania żylnych owrzodzeń troficznych jest okolica kostki przyśrodkowej, jednak lokalizacja owrzodzeń na podudzie może być różna i mnoga. Na etapie zaburzeń troficznych występuje silne swędzenie i pieczenie w dotkniętym obszarze; U niektórych pacjentów rozwija się egzema bakteryjna. Ból w okolicy owrzodzenia może nie być wyraźny, chociaż w niektórych przypadkach jest intensywny. Na tym etapie choroby ciężkość i obrzęk nogi stają się stałe.
Diagnostyka żylaków
Szczególnie trudno jest zdiagnozować przedkliniczny etap żylaków, ponieważ taki pacjent może nie mieć żylaków na nogach.
U takich pacjentów diagnoza żylaków nóg jest błędnie odrzucana, chociaż istnieją objawy żylaków, przesłanki, że pacjent ma bliskich cierpiących na tę chorobę (predyspozycja dziedziczna) oraz dane ultrasonograficzne dotyczące początkowych zmian patologicznych w układzie żylnym.
Wszystko to może prowadzić do przekroczenia terminów optymalnego rozpoczęcia leczenia, powstania nieodwracalnych zmian w ścianie żylnej i rozwoju bardzo poważnych i niebezpiecznych powikłań żylaków. Dopiero rozpoznanie choroby we wczesnym stadium przedklinicznym umożliwia zapobieganie zmianom patologicznym w układzie żylnym nóg poprzez minimalne działanie lecznicze na żylaki.
Uniknięcie różnego rodzaju błędów diagnostycznych i postawienie prawidłowej diagnozy możliwe jest jedynie po dokładnym zbadaniu pacjenta przez doświadczonego specjalistę, właściwej interpretacji wszystkich jego dolegliwości, szczegółowej analizie historii choroby i maksymalnej możliwej informacji o stanie układu żylnego nóg uzyskanej przy użyciu najnowocześniejszego sprzętu (instrumentalne metody diagnostyczne).
Czasami wykonuje się skanowanie dupleksowe w celu określenia dokładnej lokalizacji żył przeszywających i identyfikacji refluksu żylno-żylnego za pomocą kodu kolorowego. W przypadku niewydolności zaworów, ich zawory przestają się całkowicie zamykać podczas manewru Valsava lub testów kompresji. Niewydolność zastawek prowadzi do pojawienia się refluksu żylno-żylnego, wysokiego przez niekompetentne połączenie odpiszczelowo-udowe i niskiego przez niekompetentne żyły przeszywające nogi. Metodą tą można zarejestrować odwrotny przepływ krwi przez wypadające płatki niesprawnej zastawki. Dlatego diagnoza jest wieloetapowa lub wielopoziomowa. W normalnej sytuacji diagnozę stawia się po diagnostyce ultrasonograficznej i badaniu przez flebologa. Jednak w szczególnie trudnych przypadkach badanie należy przeprowadzić etapowo.
- Najpierw flebolog-chirurg przeprowadza dokładne badanie i przesłuchanie;
- w razie potrzeby pacjent kierowany jest na dodatkowe metody badań instrumentalnych (angioskanting dupleksowy, fleboscyntygrafia, limfoscyntygrafia);
- pacjentom z chorobami współistniejącymi (osteochondroza, wyprysk żylakowaty, niewydolność żył limfatycznych) oferujemy konsultacje z czołowymi konsultantami specjalistycznymi w zakresie tych chorób) lub dodatkowe metody badawcze;
- wszyscy pacjenci wymagający operacji są najpierw konsultowani przez chirurga operującego, a w razie potrzeby przez anestezjologa.
Leczenie
Leczenie zachowawcze wskazane jest głównie u pacjentów, u których istnieją przeciwwskazania do leczenia operacyjnego: ze względu na stan ogólny, przy niewielkim rozszerzeniu żył powodującym jedynie niedogodności kosmetyczne lub w przypadku braku zgody na interwencję chirurgiczną. Leczenie zachowawcze ma na celu zapobieganie dalszemu rozwojowi choroby. W takich przypadkach należy zalecić pacjentom bandażowanie zmienionej powierzchni bandażem elastycznym lub noszenie elastycznych pończoch, okresowe ułożenie nóg w pozycji poziomej oraz wykonywanie specjalnych ćwiczeń stopy i podudzia (zginanie i prostowanie w stawach skokowych i kolanowych) w celu uruchomienia pompy mięśniowo-żylnej. Ucisk elastyczny przyspiesza i poprawia przepływ krwi w żyłach głębokich uda, zmniejsza ilość krwi w żyłach odpiszczelowych, zapobiega powstawaniu obrzęków, poprawia mikrokrążenie, pomaga normalizować procesy metaboliczne w tkankach. Bandażowanie należy rozpocząć rano, przed wstaniem z łóżka. Bandaż zakłada się z lekkim napięciem od palców ud do uda, z obowiązkowym chwytem stawu pięty i stawu skokowego. Każda kolejna runda bandaża powinna zachodzić na poprzednią w połowie. Zaleca się stosowanie atestowanej dzianiny medycznej z indywidualnym doborem stopnia ucisku (od 1 do 4). Pacjenci powinni nosić wygodne buty z twardą podeszwą i na niskim obcasie, unikać długotrwałego stania, ciężkiej pracy fizycznej oraz pracy w gorących i wilgotnych pomieszczeniach. Jeżeli ze względu na charakter wykonywanej pracy pacjent musi długo siedzieć, należy ułożyć nogi w pozycji podwyższonej, umieszczając pod stopami specjalny stojak o wymaganej wysokości. Wskazane jest krótkie spacerowanie co 1-1,5 godziny lub stanie na palcach 10-15 razy. Powstałe skurcze mięśni łydek poprawiają krążenie krwi i zwiększają odpływ żylny. Podczas snu nogi muszą być ułożone w pozycji podwyższonej.
Pacjentom zaleca się ograniczenie spożycia wody i soli, normalizację masy ciała oraz okresowe przyjmowanie leków moczopędnych i leków poprawiających napięcie żylne. Zgodnie ze wskazaniami przepisywane są leki poprawiające mikrokrążenie w tkankach. W leczeniu zaleca się stosowanie niesteroidowych leków przeciwzapalnych.
Fizjoterapia odgrywa znaczącą rolę w profilaktyce żylaków. W przypadku postaci nieskomplikowanych przydatne są zabiegi wodne, zwłaszcza pływanie, ciepłe (nie więcej niż 35°) kąpiele stóp z 5-10% roztworem soli kuchennej.
Skleroterapia kompresyjna
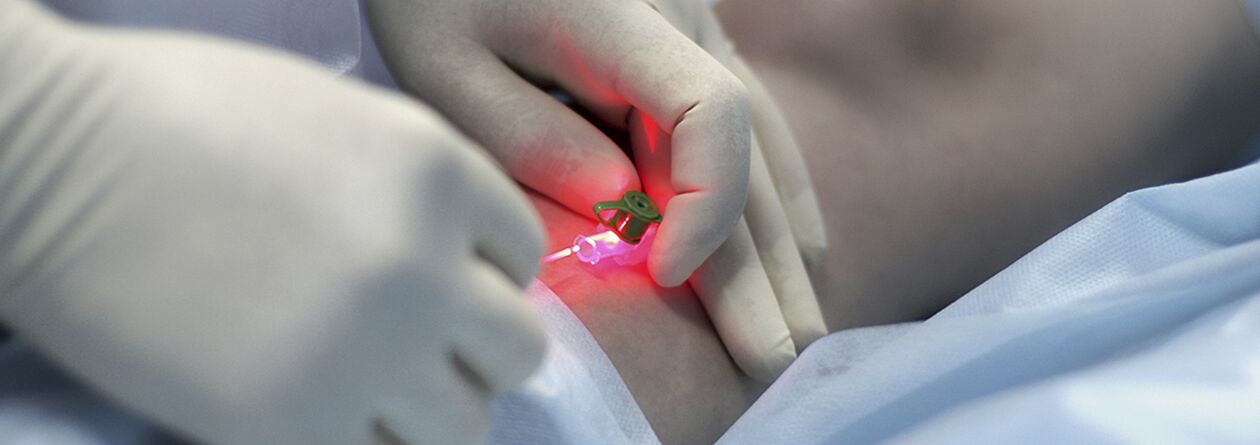
Wskazania do terapii iniekcyjnej (skleroterapii) żylaków są wciąż przedmiotem dyskusji. Metoda polega na wprowadzeniu do rozszerzonej żyły środka obliterującego, dalszym jej uciskaniu, spustoszeniu i stwardnieniu. Nowoczesne leki stosowane w tym celu są w miarę bezpieczne, tzn. podawane pozanaczyniowo nie powodują martwicy skóry ani tkanki podskórnej. Niektórzy specjaliści stosują skleroterapię w przypadku niemal wszystkich postaci żylaków, inni natomiast całkowicie odrzucają tę metodę. Najprawdopodobniej prawda leży gdzieś pośrodku i dla młodych kobiet w początkowych stadiach choroby sensowne jest stosowanie metody leczenia zastrzykami. Jedyną rzeczą jest to, że należy ich ostrzec o możliwości nawrotu (wyższej niż w przypadku interwencji chirurgicznej), konieczności ciągłego noszenia bandaża uciskowego przez długi czas (do 3-6 tygodni) oraz prawdopodobieństwa, że w przypadku całkowitego stwardnienia żył może być konieczne kilka sesji.
Do grupy pacjentów z żylakami powinni należeć pacjenci z teleangiektazjami („pajączkami”) i poszerzeniem siatkowym małych żył odpiszczelowych, gdyż przyczyny rozwoju tych chorób są identyczne. W tym przypadku obok skleroterapii również można przezskórna koagulacja laserowa, ale dopiero po wykluczeniu uszkodzeń żył głębokich i przeszywających.
Przezskórna koagulacja laserowa (PLC)
Jest to metoda oparta na zasadzie selektywnej fotokoagulacji (fototermolizy), polegającej na różnej absorpcji energii lasera przez różne substancje w organizmie. Cechą szczególną metody jest bezkontaktowy charakter tej technologii. Głowica skupiająca koncentruje energię w naczyniu krwionośnym w skórze. Hemoglobina w naczyniu selektywnie absorbuje promienie lasera o określonej długości fali. Pod działaniem lasera w świetle naczynia następuje zniszczenie śródbłonka, co prowadzi do sklejenia ścian naczyń.
Skuteczność PLK zależy bezpośrednio od głębokości penetracji promieniowania laserowego: im głębsze jest naczynie, tym większa powinna być długość fali, dlatego PLK ma raczej ograniczone wskazania. W przypadku naczyń o średnicy przekraczającej 1,0-1,5 mm najskuteczniejsza jest mikroskleroterapia. Biorąc pod uwagę rozległe i rozgałęzione rozmieszczenie pajączków na nogach oraz zmienną średnicę naczyń, obecnie aktywnie stosuje się skojarzoną metodę leczenia: w pierwszym etapie wykonuje się skleroterapię żył o średnicy większej niż 0,5 mm, następnie za pomocą lasera usuwa się pozostałe „gwiazdki” o mniejszej średnicy.
Zabieg jest praktycznie bezbolesny i bezpieczny (nie stosuje się chłodzenia skóry ani środków znieczulających), ponieważ światło urządzenia należy do widzialnej części widma, a długość fali światła jest tak dobrana, aby woda w tkankach nie zagotowała się i pacjent nie doznał poparzeń. U pacjentów z dużą wrażliwością na ból zaleca się wstępne nałożenie kremu o działaniu miejscowo znieczulającym. Rumień i obrzęk ustępują w ciągu 1-2 dni. Po zakończeniu kursu, przez około dwa tygodnie, u niektórych pacjentów może wystąpić ściemnienie lub rozjaśnienie leczonego obszaru skóry, które następnie zanika. U osób o jasnej karnacji zmiany są prawie niezauważalne, natomiast u osób z ciemną karnacją lub mocną opalenizną ryzyko wystąpienia takiej przejściowej pigmentacji jest dość duże.
Liczba zabiegów zależy od złożoności przypadku – naczynia krwionośne znajdują się na różnej głębokości, zmiany mogą być niewielkie lub zajmować dość dużą powierzchnię skóry, jednak zazwyczaj nie potrzeba więcej niż czterech sesji laseroterapii (każda po 5-10 minut). Maksymalny wynik w tak krótkim czasie osiąga się dzięki unikalnemu „kwadratowemu” kształtowi impulsu świetlnego urządzenia; zwiększa jego skuteczność w porównaniu do innych urządzeń, ograniczając także możliwość wystąpienia skutków ubocznych po zabiegu.
Leczenie chirurgiczne
Operacja jest jedyną radykalną metodą leczenia pacjentów z żylakami kończyn dolnych. Celem operacji jest wyeliminowanie mechanizmów patogenetycznych (refluks żylno-żylny). Osiąga się to poprzez usunięcie głównych pni żyły odpiszczelowej dużej i małej oraz podwiązanie niewydolnych żył łączących.
Chirurgiczne leczenie żylaków ma stuletnią historię. Wcześniej, a wielu chirurgów nadal to robi, stosowano duże nacięcia wzdłuż żylaków i znieczulanie ogólne lub rdzeniowe. Ślady po takiej „miniflebektomii” pozostają pamiątką na całe życie operacji. Pierwsze operacje żył (według Schade'a, według Madelunga) były tak traumatyczne, że szkody z ich strony przewyższały szkody spowodowane żylakami.
W 1908 roku amerykański chirurg Babcock opracował metodę przeciągania żył podskórnych za pomocą sztywnej metalowej sondy z oliwką. W ulepszonej formie ta metoda chirurgicznego usuwania żylaków jest nadal stosowana w wielu szpitalach publicznych. Żylaki usuwa się za pomocą oddzielnych nacięć, zgodnie z sugestią chirurga Narat. Dlatego klasyczna flebektomia nazywana jest metodą Babcocka-Narata. Flebektomia według Babcocka-Narata ma wady - duże blizny po operacji i upośledzoną wrażliwość skóry. Zdolność do pracy ulega zmniejszeniu na 2-4 tygodnie, co utrudnia pacjentom wyrażenie zgody na chirurgiczne leczenie żylaków.
Flebolodzy opracowali unikalną technologię leczenia żylaków w jeden dzień. Złożone przypadki są obsługiwane przy użyciu technologia łączona. Główne duże pnie żylaków usuwa się poprzez odwrócenie strippingu, które polega na minimalnej interwencji poprzez mini-nacięcia (od 2 do 7 mm) skóry, które praktycznie nie pozostawiają blizn. Zastosowanie techniki małoinwazyjnej wiąże się z minimalnym urazem tkanki. Efektem tej operacji jest likwidacja żylaków z doskonałym efektem estetycznym. Skojarzone leczenie chirurgiczne przeprowadza się w całkowitym znieczuleniu dożylnym lub podpajęczynówkowym, z maksymalnym czasem hospitalizacji do 1 dnia.
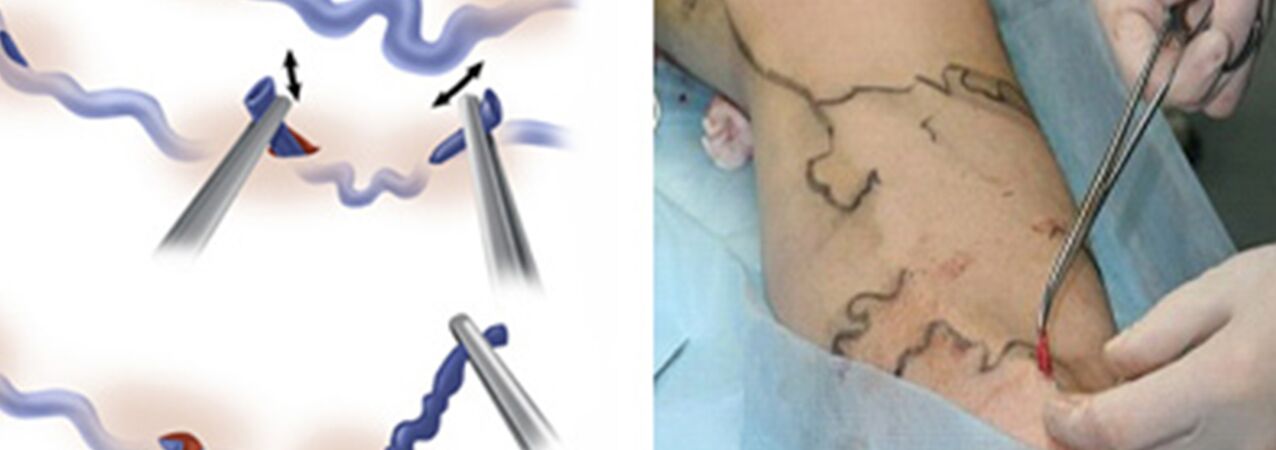
Leczenie chirurgiczne obejmuje:
- Crossektomia – przecięcie miejsca ujścia pnia żyły odpiszczelowej wielkiej do układu żylnego głębokiego;
- Stripping to usunięcie fragmentu żylaka. Usuwa się tylko żylaki, a nie cały (jak w wersji klasycznej).
Właściwie miniflebektomia zastąpił technikę Narat do usuwania żylaków dopływów głównych żył. Wcześniej wzdłuż przebiegu żylaków wykonywano nacięcia skóry o długości od 1-2 do 5-6 cm, przez które izolowano i usuwano żyły. Chęć poprawienia efektu kosmetycznego zabiegu i możliwość usunięcia żył nie poprzez tradycyjne nacięcia, ale poprzez mini-nacięcia (nakłucia) zmusiła lekarzy do opracowania narzędzi, które pozwolą im zrobić niemal to samo przy minimalnym defektu skóry. Tak powstały zestawy „haczyków” do flebektomii różnej wielkości i konfiguracji oraz specjalne szpatułki. I zamiast zwykłego skalpela do przekłuwania skóry zaczęto używać skalpeli z bardzo wąskim ostrzem lub igłami o dość dużej średnicy (na przykład igła służąca do pobierania krwi żylnej do analizy o średnicy 18G). Idealnie, ślad po nakłuciu taką igłą jest po pewnym czasie praktycznie niewidoczny.
Niektóre formy żylaków leczy się ambulatoryjnie w znieczuleniu miejscowym. Minimalny uraz podczas miniflebektomii oraz niskie ryzyko interwencji pozwalają na wykonanie tej operacji w oddziale dziennym. Po minimalnej obserwacji w klinice po zabiegu, pacjent może zostać samodzielnie odesłany do domu. W okresie pooperacyjnym należy prowadzić aktywny tryb życia, zachęcać do aktywnego spacerowania. Tymczasowa niezdolność do pracy trwa zwykle nie dłużej niż 7 dni, po czym możliwe jest podjęcie pracy.
Kiedy stosuje się mikroflebektomię?
- Gdy średnica pni żylaków dużej lub małej żyły odpiszczelowej jest większa niż 10 mm;
- Po zakrzepowym zapaleniu żył głównych pni podskórnych;
- Po rekanalizacji pni po innych rodzajach leczenia (EVLT, skleroterapia);
- Usuwanie bardzo dużych pojedynczych żylaków.
Może być samodzielnym zabiegiem lub stanowić element skojarzonego leczenia żylaków, połączonego z laserowym leczeniem żył i skleroterapią. Taktykę stosowania ustala się indywidualnie, zawsze biorąc pod uwagę wyniki USG dupleksowego badania układu żylnego pacjenta. Mikroflebetomia służy do usuwania żył w różnych lokalizacjach, które uległy zmianie z różnych powodów, w tym na twarzy. Profesor Varadi z Frankfurtu opracował swoje wygodne instrumenty i sformułował podstawowe postulaty współczesnej mikroflebektomii. Metoda flebektomii Varadi zapewnia doskonałe rezultaty kosmetyczne bez bólu i hospitalizacji. To bardzo żmudna, niemal jubilerska praca.
Po operacji żył
Okres pooperacyjny po zwykłej „klasycznej” flebektomii jest dość bolesny. Czasami problemem są duże krwiaki i pojawia się obrzęk. Gojenie się ran zależy od techniki chirurgicznej flebologa; czasami dochodzi do wycieku limfy i długotrwałego powstawania zauważalnych blizn; często po dużej flebektomii pozostaje utrata czucia w okolicy pięty.
Natomiast po miniflebektomii rany nie wymagają szycia, gdyż są to jedynie nakłucia, nie powoduje bólu, a w praktyce nie zaobserwowano uszkodzeń nerwów skórnych. Jednak takie wyniki flebektomii osiągają tylko bardzo doświadczeni flebolodzy.























